Saphenion®: Beinödeme nach Covid-Impfung – Steigende Relevanz!
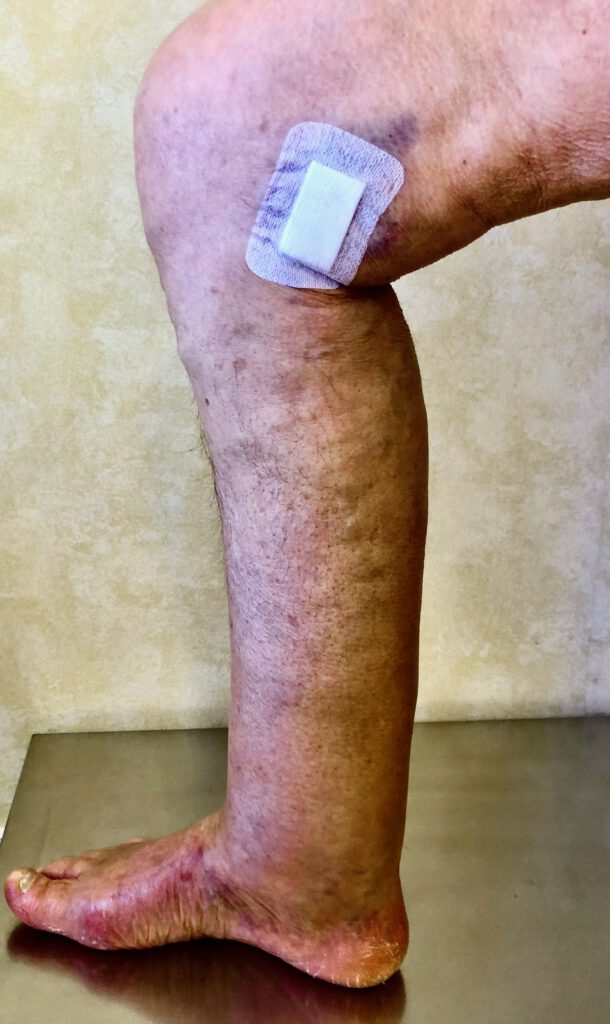
Saphenion®: Beinödeme nach Covid-Impfung – Aktuell stellen sich seit 4 Wochen vermehrt Patientinnen und Patienten mit Beinschwellungen und Ödemen am Unterschenkel bei uns in den Praxen vor. In allen Fällen wird uns eine Covid-Impfung im Zeitraum von 4 Monaten und eine danach erkennbare deutliche Zunahme einer Beinschwellung oder von Beinödemen beschrieben. Und die Patienten sehen auch einen Zusammenhang mit dem Zeitpunkt der Impfung. Im Einzelnen handelt es isch um 12 Frauen und 4 Männer, die von einer deutlichen Zunahme der Wassereinlagerungen in das Gewebe berichteten.
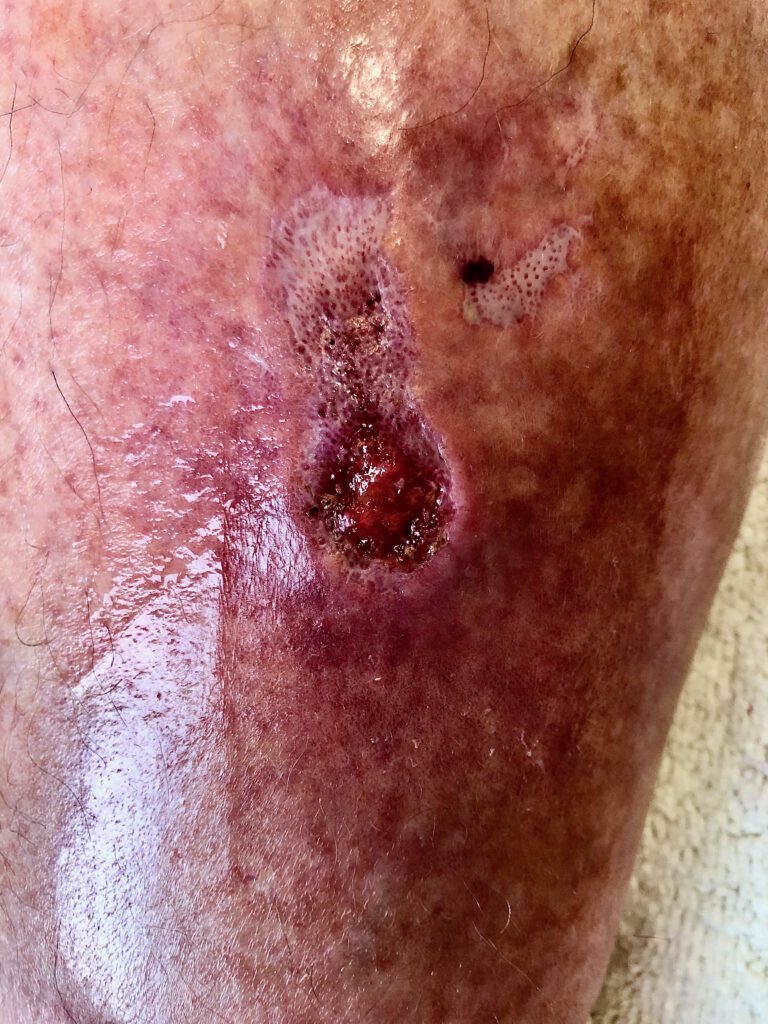
Inwieweit tatsächlich die Corona-Impfung als Ursache benannt werden kann, zeigen die Vorerkrankungen und gefäßbedingten Komplikationen nach der Impfung. In allen Fällen lag eine Varicosis der Stammvenen vor, in 3 Fällen war es zu einer tiefen Unterschenkelvenen-thrombose gekommen und in 6 Fällen musste eine Hautvenenthrombose therapiert werden.
Diese praktische Erfahrung entspricht im Übrigen auch den Erfahrungen des Konzerns „Pfizer“ zu den Nebenwirkungen von mRNA-Impfstoffen und sie wurde auch von der Universitätsklinik Greifswald labortechnisch bestätigt.
https://phmpt.org/wp-content/uploads/2021/11/5.3.6-postmarketing-experience.pdf
Saphenion®: Beinödeme nach Covid-Impfung -Ursachen
Das Beinödem ist eine chronische, entzündliche Erkrankung des Gewebezwischenraumes als Folge einer primären (anlagebedingten) oder sekundären (erworbenen) Schädigung des Lymphdrainagesystems:
Unter physiologischen Bedingungen herrscht ein Gleichgewicht zwischen der durch die Blutgefäßwände hindurch filtrierten (und nicht rückresorbierten) Flüssigkeit in das Gewebe (lymphpflichtige Last) und deren Abtransport aus dem Gewebe (Transportkapazität des Lymphdrainagesystems). Ein defektes Lymphdrainagesystem führt zwingend zur Vermehrung und Veränderung der Gewebsflüssigkeit zwischen den Zellen. Im weiteren Verlauf ist die Erkrankung durch eine Veränderung des Gewebes gekennzeichnet.

Saphenion®: Beinödeme nach Covid-Impfung – Ursachen des Lymphödems
Primäres Lymphödem
Das primäre Lymphödem geht auf eine genetische Prädisposition zurück. Über die Keimbahn vererbte oder sporadisch auftretende Genmutationen, die sich fetal, perinatal,oder auch erst später im Alter bemerkbar machen können, liegen hier zugrunde. Mehrere Gene sind bekannt, deren Mutationen zu Lymphödemen führen können. Lymphödeme sind häufig auch Bestandteil komplexer, kongenitaler Syndrome, die mit Riesenwuchs (z.B. von Extremitäten) einher gehen können. Zunehmend werden aber die genetischen Grundlagen erforscht.
Sekundäres Lymphödem
Das sekundäre Lymphödem kann aufgrund verschiedener Erkrankungen oder Verletzungen und als Folge von Therapien entstehen. Zu den Ursachen zählen die Entfernung von Lymphknoten, Unfälle mit Beteiligung der Knoten, Gefäßentzündungen mit Übertritt der Entzündung in die Lymphgefäße. Bei Covid-Infektionen und auch bei Covid-Impfungen kommt es gehäuft zu lokalen Gefäßwandentzündungen mit nachfoldenen Thrombosen der Kapillaren, Hautvenen und auch tiefen Venen.
Auch bei der radikalchirurgischen Krampfadertherapie durch Stripping und chirurgisches Herausziehen von Krampfadern kommt es infolge mechanischer Verletzung der begleitenden Lymphbahnen gehäuft zum sekundären Lymphödem!
Unbehandelt ist das Lymphödem eine fortschreitende, chronifizierende Erkrankung mit konsekutiver Vermehrung und Veränderung der Gewebsflüssigkeit. Dabei ist zu beachten, dass die Lymphe nicht nur ein Ultrafiltrat des Blutes darstellt, sondern auch Organ- und gewebespezifische Proteine abtransportiert (18). Im weiteren Verlauf ist die Erkrankung durch Entwicklungsstörungen von Geweben und Organen gekennzeichnet, einhergehend mit einer Zunahme von Bindegewebe (Fibrose, Sklerose) und Fettgewebe.
Der gestörte Lymphfluss hat auch eine Störung der Zirkulation von Leukozyten, Lymphozyten und Thrombozyten zur Folge. Lymphödematöses Gewebe begünstigt akute Infektionen (z. B. Erysipel, akut-infektiöse Hautentzündung, Venenentzündung – / thrombose).
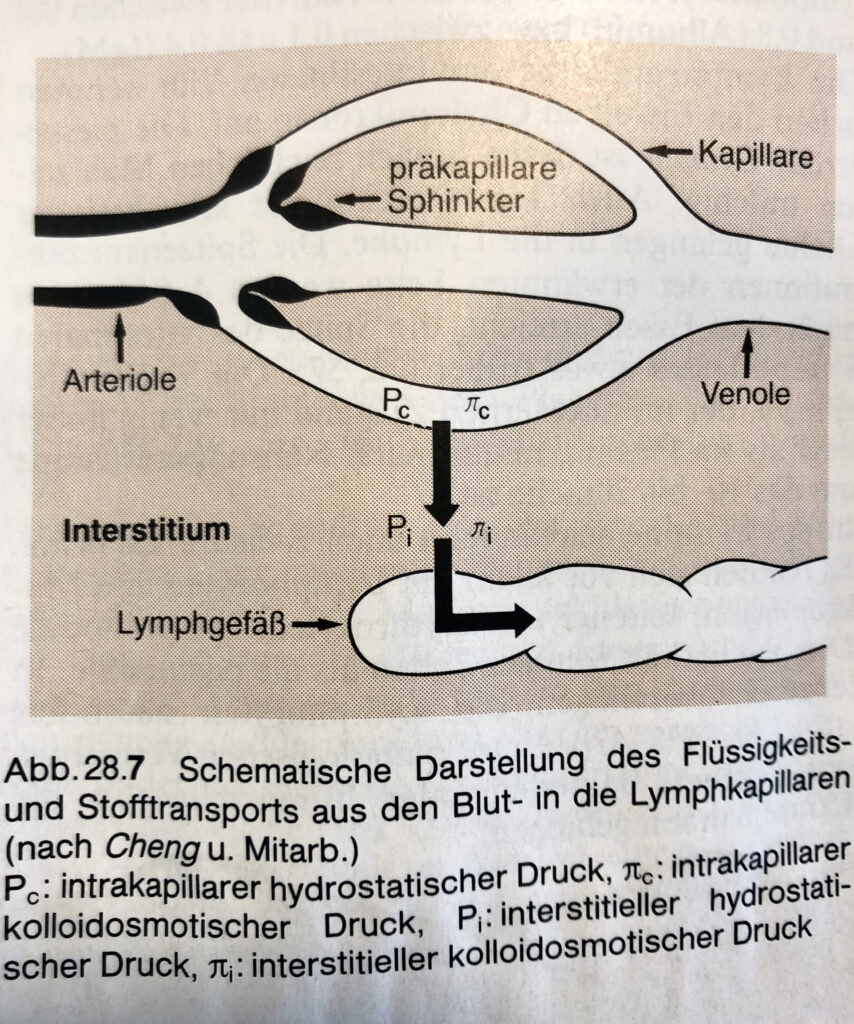
Saphenion®: Beinödeme nach Covid-Impfung – andere Formen des Lymphödems.
Sekundäres Ödem
Ödeme (Wassereinlagerungen in das Gewebe) können daneben als Symptom einer Vielzahl von Erkrankungen auftreten (z. B. durch Herz-Nieren-Leber-Hormon-Infektions-und Krebserkrankungen etc.), sollten aber nicht mit Lymphödemen verwechselt werden. Dabei ist der Zufluss (Filtration) aus den Blutgefäßen in das Zwischengewebe erhöht und / oder der Abfluss aus dem Gewebe gestört. Ödeme können generalisiert oder lokal auftreten, schmerzhaft oder schmerzlos sein. Mischformen mit dem Lymphödem werden beobachtet.
Lipödem
Das Lipödem ist eine durch Hämatomneigung charakterisierte, symmetrische, druck- und schmerzempfindliche Akkumulation von Fettgewebe, lokalisiert zumeist unterhalb des Beckenkamms (Hüfte, Oberschenkel). Primär ist das Lymphgefäßsystem nicht betroffen. Im weit fortgeschrittenen Stadium III kann sich das Krankheitsbild zu einem Lipo– Lymphödem erweitern.
Die Ätiologie des Lipödems ist ungeklärt. Eine genetische Komponente ist wahrscheinlich. Es handelt sich um eine Verteilungsstörung des Fettgewebes von der zumeist Frauen betroffen sind. Die hormonelle Komponente der Erkrankung zeigt sich darin, dass sie zumeist mit Einsetzen der Pubertät auftritt, manchmal nach Schwangerschaft oder im Klimakterium. Bei Männern tritt das Lipödem nur in Fällen schwerer hormoneller Störungen auf. Wenn sich zum Lipödem ein Lymphödem hinzu gesellt, dann gelten die lymphologischen Gesichtspunkte.
Phlebödem – Venenödem
Man versteht darunter ein durch Venenerkrankungen bedingtes Ödem, wobei eine Varikosis, Thrombosen oder Venenentzündungen zu einer Schädigung der Venen und Venenklappen führen. Diese valvuläre Insuffizienz bedingt bevorzugt an den Beinen einen erhöhten venösen Gefässdruck und damit auch erhöhten Kapillarblutdruck, wodurch die Filtration erhöht ist. Erst wenn die Flüssigkeitsproduktion das Lymphsystem im Gewebe funktionell überfordert ist, kommt es zu einer Ödematisierung, wobei das Ödem eiweißarm und somit in der Regel tief dellbar ist. Weitere typische Symptome eines Venösen Ödems sind bläuliche Verfärbung durch den Hämoglobinrest Hämosiderin (Eisen), Verhärtungen und eingeschränkte Dehnbarkeit der Haut .
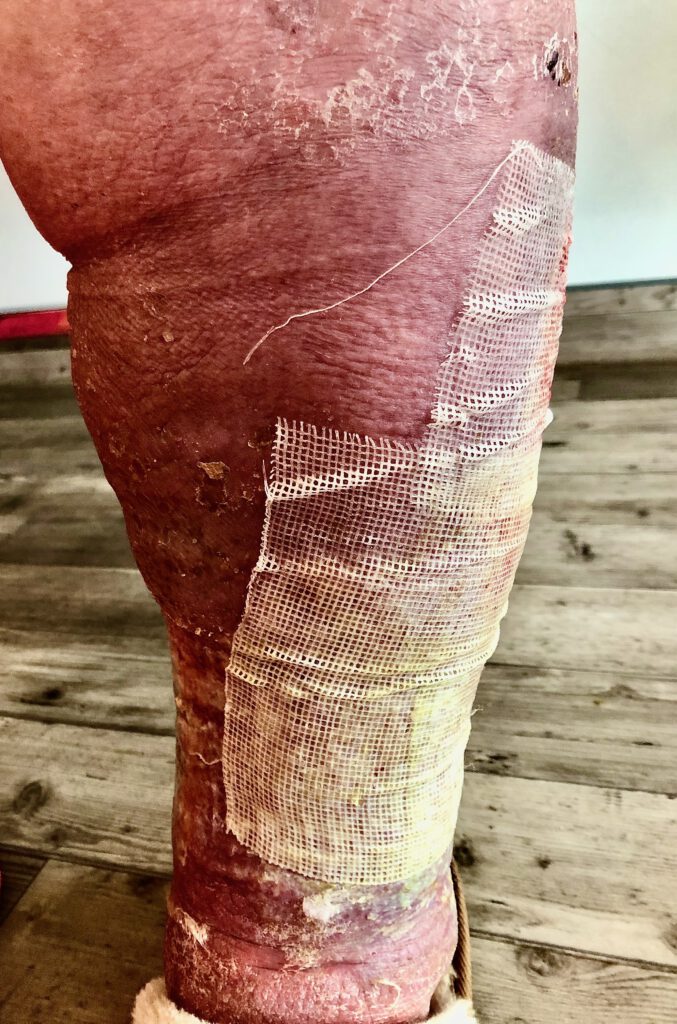
Im Laufe der Jahre kann durch wiederholte Entzündungen mit Schädigung der Lymphbahnen ein zusätzliches sekundäres, postentzündliches Lymphödem entstehen, so dass Venenödeme sich zu gemischten venösen Lymphödemen umwandeln können. Die Basistherapie von venösen Ödemen ist die Kompressionsbehandlung, welche bei nicht ausreichendem Ansprechen mit manueller Lymphmassage kombiniert werden sollte. Ebenso spricht die häufige Komplikation des Venenödems – das Ulcus cruris venosum (offene Bein) – auf diese physikalische Ödemtherapie ausgezeichnet an.
Beim venösen Ödem sollte immer auch nach der venösen Ursache gesucht werden, diese ist in ca. 70% der Fälle eine Stammvaricosis.
Saphenion®: Beinödeme nach Covid-Impfung -Diagnostik
Die Säulen der Basisdiagnostik sind Anamnese, Inspektion und Palpation und sollten in dieser Reihenfolge durchgeführt werden. Dazu kommen duplexsonografische Untersuchungen von Venen und anderen ödemfördernden Organen sowie szintigrafische Untersuchungen der Lymphbahnen zur Suche von Lymphbahn – oder Lymphknotendefekten.
Saphenion®: Beinödeme nach Covid-Impfung -Therapieempfehlungen
Das Lymphödem / Lipödem / Phlebödem ist ein behandlungsbedürftiges chronisches Krankheitsbild. Dies gilt auch beim Ödem nach einer Covid-Impfung, da auch hier chronische Veränderungen an den Gefäßen und Verstärkunge bereits pathologischer Effekte eine große Rolle spielen.
Die Standardtherapie der Lymphödeme ist die Komplexe Physikalische Entstauungstherapie. Diese besteht aus folgenden aufeinander abgestimmten Komponenten:
Hautpflege und falls erforderlich Hautsanierung
Manuelle Lymphdrainage, bei Bedarf ergänzt mit additiven manuellen Techniken Kompressionstherapie mit speziellen mehrlagigen, komprimierenden Wechselverbänden und/oder lymphologischer Kompressionsstrumpfversorgung
Entstauungsfördernde Sport-/Bewegungstherapie
Operative Therapie
Eine operative Therapie sollte in Betracht gezogen werden, wenn ein Patient trotz leitliniengerechter konservativer Therapie einen Leidensdruck oder eine Zunahme von sekundären Gewebeveränderungen aufweist.
Techniken: Mikrochirurgisch autogene Lymphgefäßtransplantation
Interposition autogener Venen
Lappenplastiken mit Inkorporation von Lymphgefäßen
Autogene Lymphknoten – Transplantate
Minimalinvasive venöse Sanierung von Krampfadern
Saphenion®: Beinödeme nach Covid-Impfung – Empfehlungen von SAPHENION
Wir favorisieren zunächst eine intensive Lymphmassagetherapie mit mindestens 2 Sitzungen in der Woche und parallel dazu eine Kompressionstherapie mit Halbstrumpf, Oberschenkelstrumpf oder Strumpfhose – je nach Ausdehnung des Lymph -/ Lipödems.
Wir empfehlen nicht mehr unbedingt die Kompressionsklasse 3, da sie in der Realität doch zu schlechter Compliance und Unzufriedenheit beim Patienten führt.
Unser Schwerpunkt stellt die Lymphmassage manuell oder aber in unseren Praxen die Behandlung mit modernen Vakuum – Lymphmassage – Computern dar.
Beide Praxen in Berlin und Rostock sind mit diesen Geräten ausgestattet und diese werden u.a. auch bei postop Ödemen nach Krampfadertherapie sehr erfolgreich eingesetzt, um die zeitweise auftretenden Schwellungen des Gewebes unter kosmetischen Aspekten schneller beseitigen zu können.
Beim kombinierten Lymph -/ Phlebödem ist in jedem Fall eine minimalinvasive Sanierung des insuffizienten Venensystems (Krampfadern) zu empfehlen. Nach Covid-Infektion oder Covid-Impfung ist von einer Zunahme bereits vorhandener pathologischer Effekte an den Gefäßwänden insbesondere der Beingefäße auszugehen, insofern stellt sich hier die Frage nach einer Therapie noch dringlicher!

Photos: Utzius
Links / Artikel
Buenen, A.G. et al.: Prior use of anticoagulation with better survival in COVID-19; Thromb. Thrombolysis 2021; doi 10.1007/s11239-021-02486-4
Cavalli G, Colafrancesco S, De Luca G, Rizzo N, Priori R, Conti F, Dagna L. Cutaneous vasculitis following COVID-19 vaccination. Lancet Rheumatol. 2021 Nov;3(11):e743-e744. doi: 10.1016/S2665-9913(21)00309-X. Epub 2021 Sep 30. PMID: 34611627; PMCID: PMC8483649.
Cohen SR, Prussick L, Kahn JS, Gao DX, Radfar A, Rosmarin D. Leukocytoclastic vasculitis flare following the COVID-19 vaccine. Int J Dermatol. 2021 Aug;60(8):1032-1033. doi: 10.1111/ijd.15623. Epub 2021 Apr 30. PMID: 33928638; PMCID: PMC8239799.
Gambichler T, Boms S, Susok L, Dickel H, Finis C, Abu Rached N, Barras M, Stücker M, Kasakovski D. Cutaneous findings following COVID-19 vaccination: a review of world literature and own experience. J Eur Acad Dermatol Venereol. 2022 Feb;36(2):172-180. doi: 10.1111/jdv.17744. Epub 2021 Nov 2. PMID: 34661927; PMCID: PMC8656409.
Kuzumi A, Yoshizaki A, Chiba K, Mitsuo S, Matsuda KM, Norimatsu Y, Nagai K, Omatsu J, Miyake T, Sato S. Genital necrosis with cutaneous thrombosis after COVID-19 mRNA vaccination. J Eur Acad Dermatol Venereol. 2022 Mar;36(3):e185-e186. doi: 10.1111/jdv.17837. Epub 2021 Dec 10. PMID: 34839563.
Levy JH, Iba T, Olson LB, Corey KM, Ghadimi K, Connors JM. COVID-19: Thrombosis, thromboinflammation, and anticoagulation considerations. Int J Lab Hematol. 2021 Jul;43 Suppl 1(Suppl 1):29-35. doi: 10.1111/ijlh.13500. PMID: 34288441; PMCID: PMC8444926.
Mühlberg, K.S.: Gefäßsystem im Schatten; vasomed 6 / 2021; 199
Perry RJ, Tamborska A, Singh B, Craven B, Marigold R, Arthur-Farraj P, Yeo JM, Zhang L, Hassan-Smith G, Jones M, Hutchcroft C, Hobson E, Warcel D, White D, Ferdinand P, Webb A, Solomon T, Scully M, Werring DJ, Roffe C; CVT After Immunisation Against COVID-19 (CAIAC) collaborators. Cerebral venous thrombosis after vaccination against COVID-19 in the UK: a multicentre cohort study. Lancet. 2021 Sep 25;398(10306):1147-1156. doi: 10.1016/S0140-6736(21)01608-1. Epub 2021 Aug 6. PMID: 34370972; PMCID: PMC8346241.
Garg RK, Paliwal VK. Spectrum of neurological complications following COVID-19 vaccination. Neurol Sci. 2022 Jan;43(1):3-40. doi: 10.1007/s10072-021-05662-9. Epub 2021 Oct 31. PMID: 34719776; PMCID: PMC8557950.
Siegenthaler W.: Klinische Pathophysiologie; Georg Thieme Verlag Stuttgart, New York; 1987.
The diagnosis and treatment of peripheral lymphedema: 2013 Consensus Document of the International Society of Lymphology (Lymphology 2013; 46:1-11)3.
https://phmpt.org/wp-content/uploads/2021/11/5.3.6-postmarketing-experience.pdf
http://www.awmf.org/uploads/tx_szleitlinien/037-012l_S1_Lipoedem_2016-01.pdf4.
http://www.lymphologie.ch/81.html
